DIAGNOSE UND ÜBERWACHUNG DER AMD
Was ist eine Diagnose?
Der Begriff Diagnose wird im internationalen Wörterbuch (Merriam-Webster Dictionary) wie folgt definiert: „Die Fähigkeit oder Handlung, eine Krankheit anhand ihrer Anzeichen und Symptome zu erkennen".
In Bezug auf die altersabhängige Makuladegeneration (AMD) bedeutet dies, dass eine medizinische Fachkraft, z. B. ein Augenarzt oder Optometrist, eine Reihe von Tests und Untersuchungen durchführt, um festzustellen, ob bei einem Patienten möglicherweise eine AMD vorliegt.2 Diese Techniken konzentrieren sich auf die Sehfunktion sowie auf bildgebende Verfahren zur Darstellung der Netzhaut und der Makula im hinteren Teil des Auges. Im folgenden Text möchten wir Ihnen die unterschiedlichen diagnostischen Techniken in Bezug auf die AMD erläutern.
Die AMD kann nur durch eine gründliche Augenuntersuchung, einschließlich einer Untersuchung der Makula, durch einen Augenarzt diagnostiziert werden.
Viele dieser Techniken werden auch eingesetzt, um den Gesundheitszustand des Patienten nach der AMD-Diagnose langfristig zu überwachen. Ihr Augenarzt wird Ihnen sagen, wie oft Sie zu Nachuntersuchungen kommen sollten, und es ist wichtig, dass Sie dessen Rat befolgen.
Eigenes Sehvermögen überwachen
Wenn bei Ihnen eine AMD diagnostiziert wurde oder das Risiko besteht, dass Sie eine Augenkrankheit entwickeln, ist es wichtig, dass Sie auf jegliche Veränderungen Ihres Sehvermögens achten.
Der Amsler-Gitter-Test ist ein wichtiges1 und einfach anzuwendendes Instrument zur Selbstkontrolle, mit dem Sie Veränderungen Ihres Sehvermögens frühzeitig erkennen können. Solche Veränderungen können z. B. in Form von Verzerrungen (gerade Linien erscheinen wellenförmig) sowie verschwommenen oder dunklen Flecken auftreten.
Der Amsler-Gitter-Test eignet sich jedoch nicht als Grundlage für die Diagnose und ist kein Ersatz für regelmäßige Augenuntersuchungen. Die AMD kann ausschließlich durch eine Augenuntersuchung, einschließlich einer Untersuchung der Makula, durch einen Augenarzt diagnostiziert werden. Wird eine Veränderung des Sehvermögens anhand des Amsler-Gitter-Tests festgestellt, kann dies auch ein Anzeichen für eine andere Augenkrankheit als die AMD sein.

Wenn Sie irgendeine Veränderung Ihres Sehvermögens feststellen, ist es wichtig, so bald wie möglich einen Augenarzt aufzusuchen.
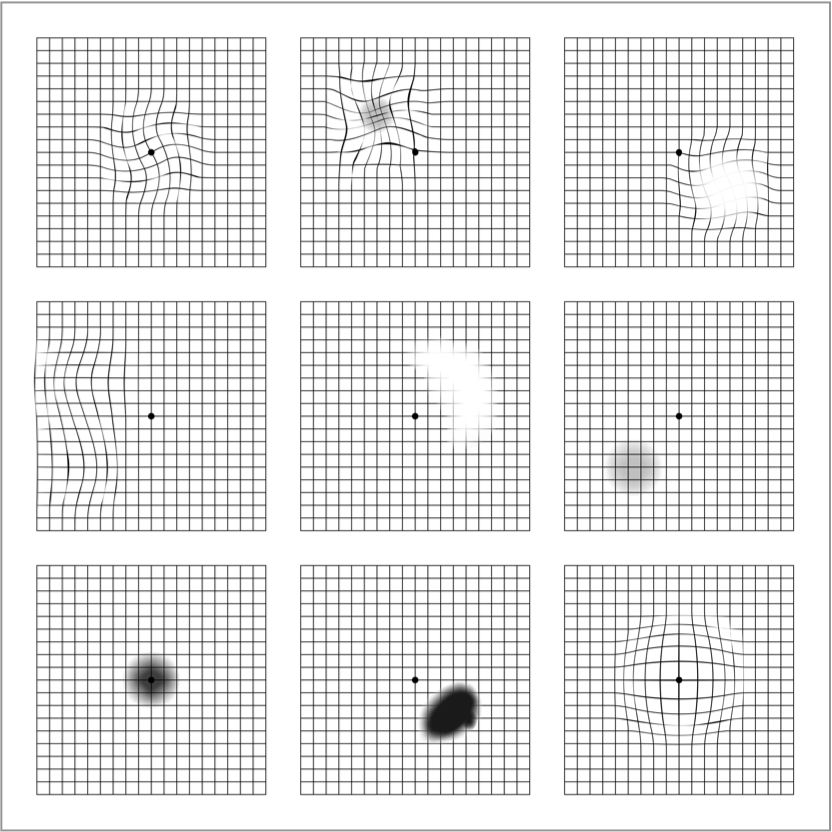
Sie können ein Amsler-Gitter herunterladen und ausdrucken, indem Sie auf den unten stehenden Link klicken oder den Abschnitt „Hilfsmittel“ auf der Website besuchen. Der Download enthält ein Amsler-Gitter sowie eine Schritt-für-Schritt-Anleitung, wie Sie es zur Überprüfung Ihres Sehvermögens verwenden können.
Die AMD kann nur durch eine gründliche Augenuntersuchung, einschließlich einer Untersuchung der Makula, durch einen Augenarzt oder Optiker diagnostiziert werden.
Im nächsten Abschnitt finden Sie einen Überblick über die Untersuchungen, die möglicherweise durchgeführt werden.
Tests zur Diagnose und Überwachung der altersabhängigen Makuladegeneration (AMD)
Von Augenärzten durchgeführte Augenuntersuchungen.
Die AMD kann nur durch eine gründliche Augenuntersuchung, einschließlich einer Untersuchung der Makula, durch einen Augenarzt diagnostiziert werden.2 Im nächsten Abschnitt finden Sie einen Überblick über die Untersuchungen, die möglicherweise durchgeführt werden. Bitte beachten Sie, dass Ihr jeweiliger Augenarzt nicht alle Tests durchführen wird und dass die verwendeten Tests von Land zu Land unterschiedlich sein können. Wenn Sie Fragen zu einem der Tests haben, sollten Sie sich bei Ihrem nächsten Besuch an Ihre medizinische Fachkraft wenden.
Im Allgemeinen werden meist die folgenden Tests zur Diagnose und Überwachung der AMD eingesetzt:
• Gründliche Untersuchung der Augen
• Untersuchung des Augenhintergrunds
• Ophthalmoskopie
• Fundusfotografie
• optische Kohärenztomographie (OCT)
• Fluoreszenzangiographie des Augenhintergrunds
• Autofluoreszenz des Augenhintergrunds
Die folgenden Tests zur Diagnose und Überwachung der AMD werden seltener eingesetzt:
• Indocyaningrün-Angiographie
• Mikroperimetrie
• Sehschärfe unter geringer Leuchtdichte
• MNRead Acuity Chart-Lesetafeln
• Untersuchung der Kontrastempfindlichkeit
• Functional Reading Independence Index (FRI-Index)
Im folgenden Abschnitt finden Sie eine detailliertere Beschreibung der oben aufgeführten Tests.
Tests zur Diagnose und Überwachung der altersabhängigen Makuladegeneration (AMD)
Gründliche Untersuchung der Augen
Das Hauptsymptom der AMD ist eine Beeinträchtigung des Sehvermögens. Daher wird die AMD häufig im Rahmen einer routinemäßigen Augenuntersuchung diagnostiziert. Bei einer umfassenden Untersuchung der Sehschärfe wird die Fähigkeit einer Person gemessen, Details, Formen und Buchstaben in einer bestimmten Entfernung zu sehen.3 Die bestkorrigierte Sehschärfe (BCVA) wird in der Regel anhand des Snellen-Sehtests ermittelt. Alternativ kann Ihre medizinische Fachkraft aber auch andere Tafeln verwenden. Die Anzahl der Buchstaben, die eine Person richtig erkennen kann, entspricht ihrer Sehschärfe. Mit anderen Worten: Je weiter unten auf der Snellen-Tafel eine Person lesen kann, desto besser ist ihre Sehschärfe.3

Untersuchung des Augenhintergrunds
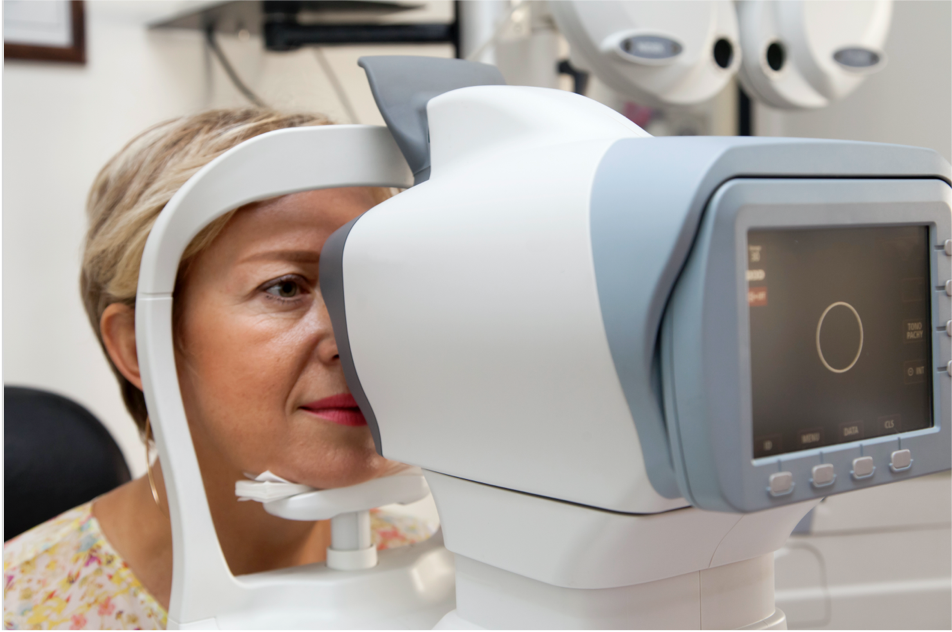
Bei der Untersuchung des Augenhintergrunds handelt es sich um einen umfassenderen Test zur Diagnose der AMD. Dies ist eine optische Untersuchung der Netzhaut im hinteren Teil des Auges. Das Wort „Augenhintergrund“ bzw. „Fundus“ ist der medizinische Fachausdruck für den Teil des Auges, der sich am weitesten von der Öffnung entfernt befindet, also in diesem Fall die Rückseite des Auges. Die Untersuchung des Augenhintergrunds kann entweder mittels einer Ophthalmoskopie oder einer Fundusfotografie durchgeführt werden.2 Bei beiden Methoden werden dem Patienten pupillenerweiternde Tropfen verabreicht, damit die medizinische Fachkraft den hinteren Teil des Auges besser sehen kann.4
Ophthalmoskopie
Bei dieser Methode der Augenuntersuchung leuchtet die medizinische Fachkraft mit einem hellen Licht durch die geweitete Pupille, und ein Ophthalmoskop erstellt vergrößerte Bilder der Netzhaut. Die Ophthalmoskopie ist ein wichtiges Instrument zur Diagnose der AMD, da sie es der medizinischen Fachkraft ermöglicht, Anomalien der Netzhaut wie Atrophie, Drusen, Pigmentveränderungen und choroidale Neovaskularisationen (CNV) zu erkennen.5,6 Es gibt drei Arten der Ophthalmoskopie.
Direkte Ophthalmoskopie
Bei der direkten Ophthalmoskopie sendet die medizinische Fachkraft ein helles Licht aus einem Ophthalmoskop-Handgerät durch die Pupille.
Indirekte Ophthalmoskopie
Die indirekte Ophthalmoskopie ist die am häufigsten verwendete Art der Ophthalmoskopie.5 Dabei sendet die medizinische Fachkraft ein helles Licht aus einem am Kopf befindlichen Ophthalmoskop unter Verwendung einer mit der Hand gehaltenen Linse durch die Pupille.5
Ophthalmoskopie mittels Spaltlampe
Diese Art der Untersuchung wird üblicherweise zur Diagnose von AMD verwendet und mit einem ophthalmologischen Mikroskop mit Spaltlampe durchgeführt.5 Das Kinn des Patienten ruht auf einem Spaltlampengerät, Licht wird durch einen schmalen Spalt in das Auge des Patienten geschickt und der Arzt untersucht den Augenhintergrund mithilfe einer Lupe.5

Fundusfotografie
Die Fundusfotografie wird mit einem Mikroskop bei geringer Leistungsstufe durchgeführt, um Farbbilder der Netzhaut aufzunehmen.7 Sie wird häufig zur Diagnose der AMD verwendet, da sie Netzhautanomalien wie Drusen, Pigmentstörungen, Atrophie, Blutungen und Flüssigkeitsansammlungen sichtbar macht.7 Die im Laufe der Zeit aufgenommenen Bilder können miteinander verglichen werden, um das Fortschreiten der Krankheit zu überwachen.
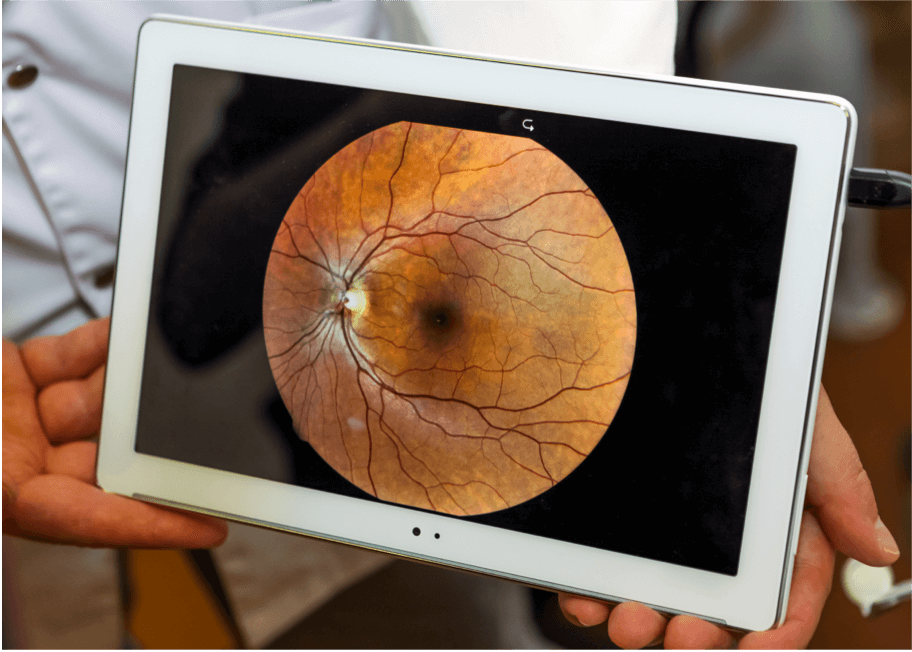
Bildgebende Verfahren und Erscheinungsformen
Es gibt eine Reihe von bildgebenden Verfahren, die eine genauere Visualisierung der Netzhaut von Menschen mit AMD ermöglichen. Diese Techniken ermöglichen es den medizinischen Fachkräften, das Stadium und den Schweregrad der Krankheit zum Zeitpunkt der Diagnose zu beurteilen und das Fortschreiten der Krankheit im Laufe der Zeit zu überwachen.
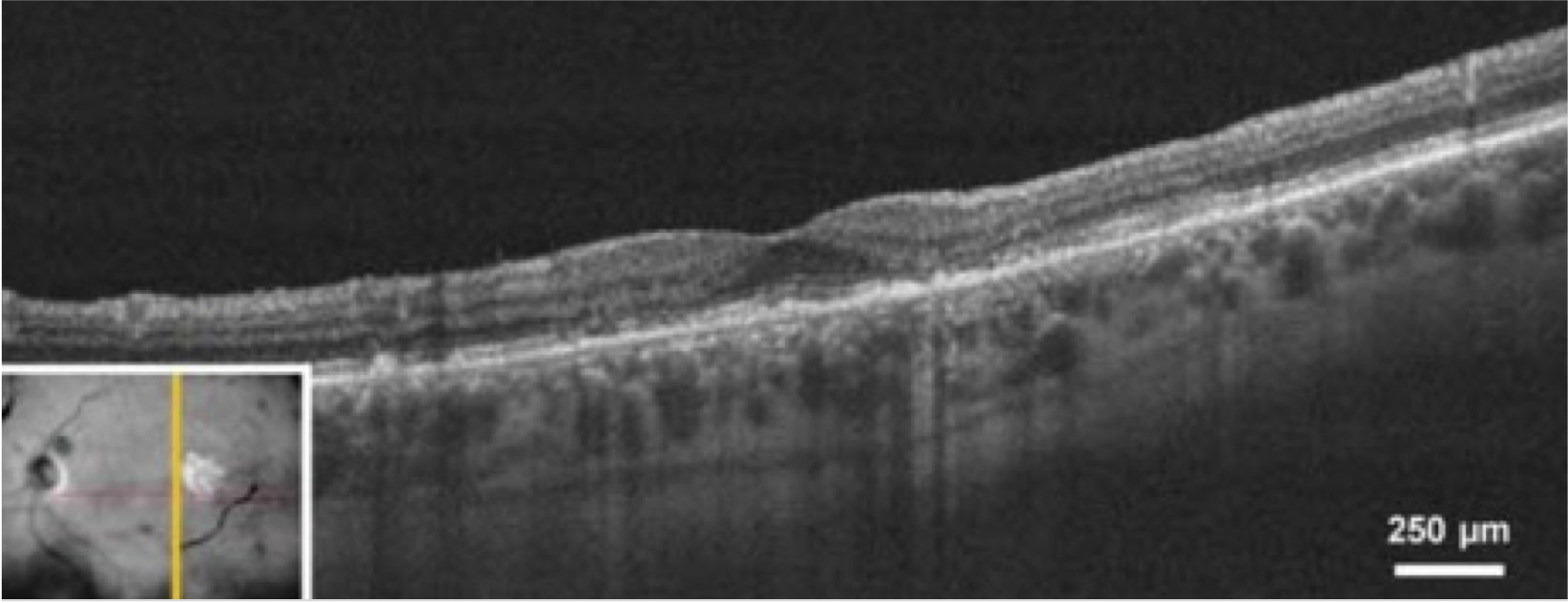
Optische Kohärenztomographie (OCT)
Die OCT ist ein wichtiges bildgebendes Verfahren für die Diagnose und Überwachung der AMD. Dabei werden Querschnittsbilder der Netzhaut aufgenommen, die eine umfassende Beurteilung des Zustands der Netzhaut ermöglichen. Die OCT kann die Netzhautdicke messen sowie Drusen und die choroidale Neovaskularisation (CNV) erkennen, die typische Merkmale der AMD sind.8,9
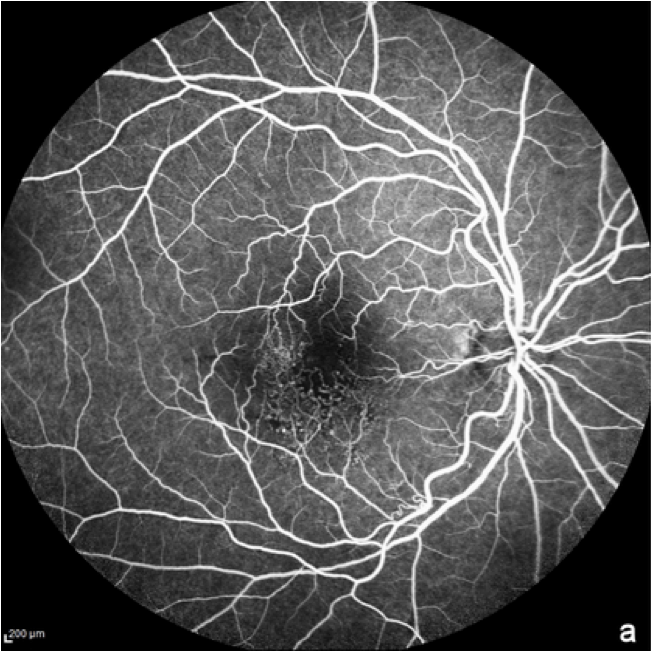
Fluoreszenzangiographie des Augenhintergrunds (FA)
Bei der Fluoreszenzangiographie wird ein fluoreszierender Farbstoff intravenös verabreicht, um eine bildliche Darstellung der Blutgefäße der Netzhaut zu ermöglichen.11 Die FFA wird in der Regel verwendet, um das Vorliegen einer feuchten AMD auszuschließen. Sie kann auch bei fortgeschrittener trockener AMD oder geographischer Atrophie eingesetzt werden, da atrophische Regionen aufgrund des Absterbens des retinalen Pigmentepithels (RPE) eine erhöhte Fluoreszenz aufweisen.8
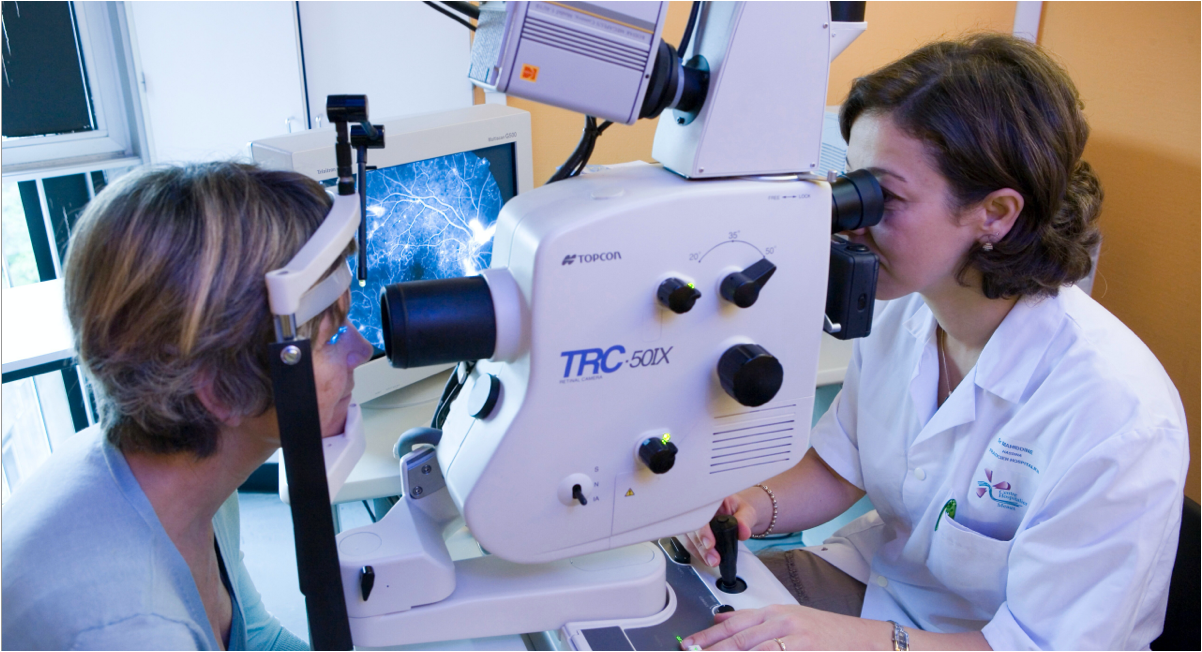
Die Bildgebung mittels FFA zeigt Details der Netzhautgefäße sowie den Abbau des Farbstoffs in normalen Teilen der Netzhaut und die anhaltende Fluoreszenz in Bereichen mit Netzhautanomalien.12
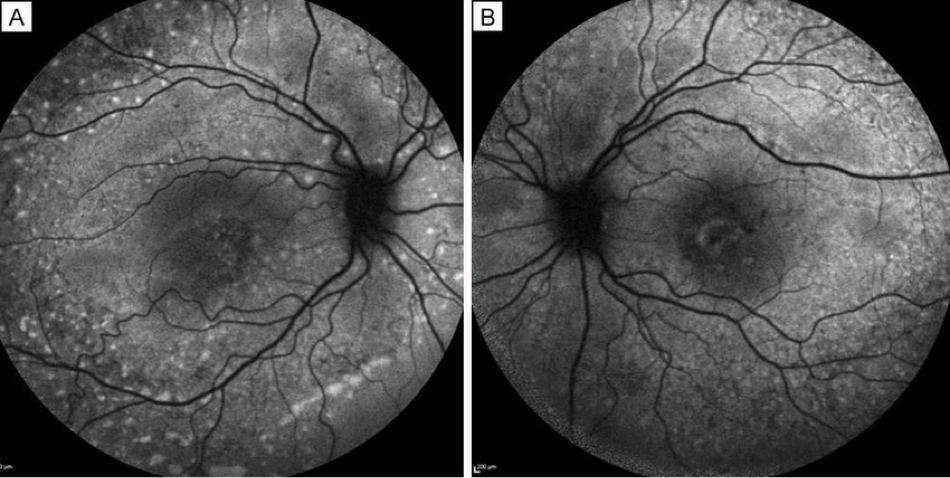
Autofluoreszenz des Augenhintergrunds (FAF)
Die Autofluoreszenz des Augenhintergrunds ist ein wichtiges bildgebendes Verfahren für die Diagnose und Überwachung der AMD, insbesondere bei fortgeschrittener trockener AMD oder geographischer Atrophie (GA).11 Ein spezielles Licht (normalerweise ein blaues) wird verwendet, um eine Autofluoreszenz eines Moleküls namens Lipofuszin hervorzurufen, das typischerweise gleichmäßig in der Netzhaut verteilt ist.8 Nicht gesunde Netzhautregionen können dunkler erscheinen, wenn es sich um atrophische Bereiche handelt, oder heller, wenn es sich um Drusen handelt. Beides sind Anzeichen für eine AMD.8,13 Das Fluoreszenzmuster kann einen Hinweis auf das potenzielle Fortschreiten der AMD bei einem Patienten geben.14
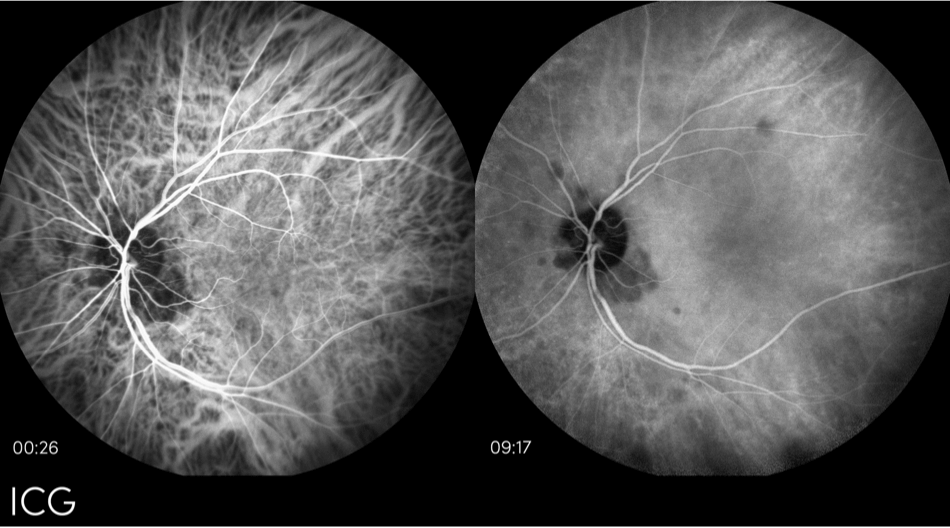
Indocyaningrün (ICG)-Angiographie
Die ICG ist ein bildgebendes Verfahren, das verwendet wird, um eine feuchte AMD auszuschließen. Außerdem werden damit atrophische Läsionen bei fortgeschrittener trockener AMD oder GA beurteilt.13 Die ICG-Angiographie funktioniert nach dem gleichen Prinzip wie die Fluoreszenz des Augenhintergrunds. Auch bei dieser Methode wird Licht auf die Netzhaut gestrahlt, um eine Fluoreszenz hervorzurufen. Bei der ICG-Angiographie wird jedoch ein Farbstoff in den Blutkreislauf injiziert, der eine bessere Bildauflösung ermöglicht.13
Weitere Funktionstests
Zusätzlich zu den oben beschriebenen Sehtests können auch andere funktionelle Untersuchungen durchgeführt werden, um das Sehvermögen von Menschen mit AMD zu überwachen und die Auswirkungen auf ihr tägliches Leben zu beurteilen.
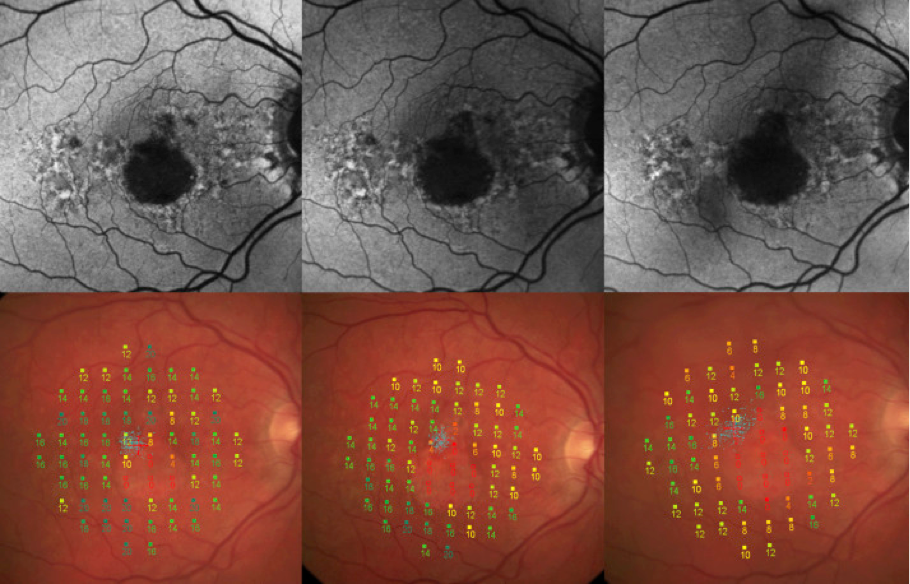
Mikroperimetrie
Mithilfe der Mikroperimetrie wird die Fähigkeit des Auges beurteilt, Lichtreize in verschiedenen Teilen der Netzhaut wahrzunehmen. Dabei handelt es sich um ein Gerät zur Darstellung der Netzhaut mithilfe eines Gesichtsfeld-Tests, mit dem die Funktion der Photorezeptoren räumlich dargestellt werden kann. Photorezeptoren sind die lichtempfindlichen Zellen in der Netzhaut. Bei der Mikroperimetrie wird die Netzhaut mit kleinen Lichtpunkten unterschiedlicher Intensität bestrahlt. Durch Drücken einer Taste bestätigt der Patient die Wahrnehmung des Lichtreizes.15 Mögliche Einschränkungen des Gesichtsfelds werden dann auf der Netzhaut der Person identifiziert.15
Sehschärfe unter geringer Leuchtdichte (LLVA)
Die Sehschärfe von Menschen mit AMD ist bei schlechten Lichtverhältnissen in der Regel eingeschränkt.8 Bei einem Sehschärfentest unter geringer Leuchtdichte wird das Sehvermögen bei schwacher Beleuchtung geprüft. Ähnlich wie bei der Überprüfung der Bestkorrigierten Sehschärfe (BCVA) sehen sich die Patienten eine Sehtest-Tafel an. Bei der LLVA-Untersuchung werden jedoch Filter verwendet, die die Lichtverhältnisse anpassen.16 Der gemessene Unterschied zwischen der Bestkorrigierten Sehschärfe (BCVA) und der Sehschärfe unter geringer Leuchtdichte (LLVA) wird berechnet und als sog. „low luminescence deficit (LLD)“, dem Defizit unter geringer Leuchtdichte, angegeben.17 Der LLD-Wert eines Patienten kann mit AMD-Läsionen korrelieren.17 Patienten mit einer AMD im frühen Stadium schneiden bei einer LLVA-Untersuchung meist schlechter ab als bei der BCVA-Untersuchung.17
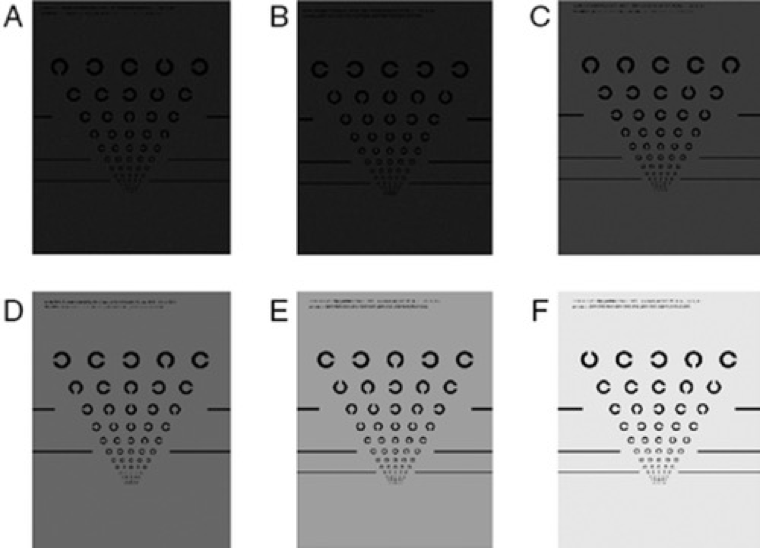
Die MNRead Acuity Chart-Lesetafeln oder Minnesota-Lesetafeln für eingeschränktes Sehvermögen
Im täglichen Leben kann die Vielfalt unterschiedlicher Textgrößen für Menschen mit AMD eine große Herausforderung darstellen, da sie in der Regel Schwierigkeiten haben, eine gute Lesegeschwindigkeit beizubehalten. Die MNRead Acuity Chart-Lesetafeln messen die individuelle Lesegeschwindigkeit in Abhängigkeit von der Schriftgröße. Eine Person liest Sätze in abnehmender Schriftgröße laut von einer Lesetafel ab. Der Punkt, an dem die Lesegeschwindigkeit bei kleinerer Schriftgröße abnimmt, korreliert mit dem Sehvermögen der Person.

Untersuchung der Kontrastempfindlichkeit
Die Untersuchung der Kontrastempfindlichkeit verwendet die sog. Pelli-Robson-Tafel zur Prüfung der Kontrastempfindlichkeit. Diese Tafel verwendet Buchstaben gleicher Größe, die von hohem zu niedrigem Kontrast reichen.18 Je schwerer es für eine Person ist, die Buchstaben zu unterscheiden, desto niedriger wird ihre Kontrastempfindlichkeit eingestuft. Bei AMD helfen Untersuchungen der Kontrastempfindlichkeit, Sehstörungen zu erkennen, die bei einer Untersuchung der Sehschärfe möglicherweise nicht erkannt werden.19

Der Functional Reading Independence Index (FRI-Index)
Der sog. Functional Reading Independence Index (FRI-Index) basiert auf einem Messindex, wobei die Lesefähigkeit einer Person mit GA im Rahmen verschiedener mit Lesen verbundener Aktivitäten vom Patienten beurteilt wird.20
Zu den Parametern des FRI-Index zählen u. a. das Lesen von Etiketten auf Arzneimittelpackungen oder Lebensmitteln, das Lesen zur Abwicklung von Finanzgeschäften und Durchführen von Überweisungen sowie das Lesen von Texten auf einem Fernseher oder Computer.20 Diese Untersuchung ist besonders wichtig für Menschen mit fortgeschrittener trockener AMD oder GA, die oft visuelle Defizite aufweisen können, die mit einer BCVA-Untersuchung nicht erfasst werden.
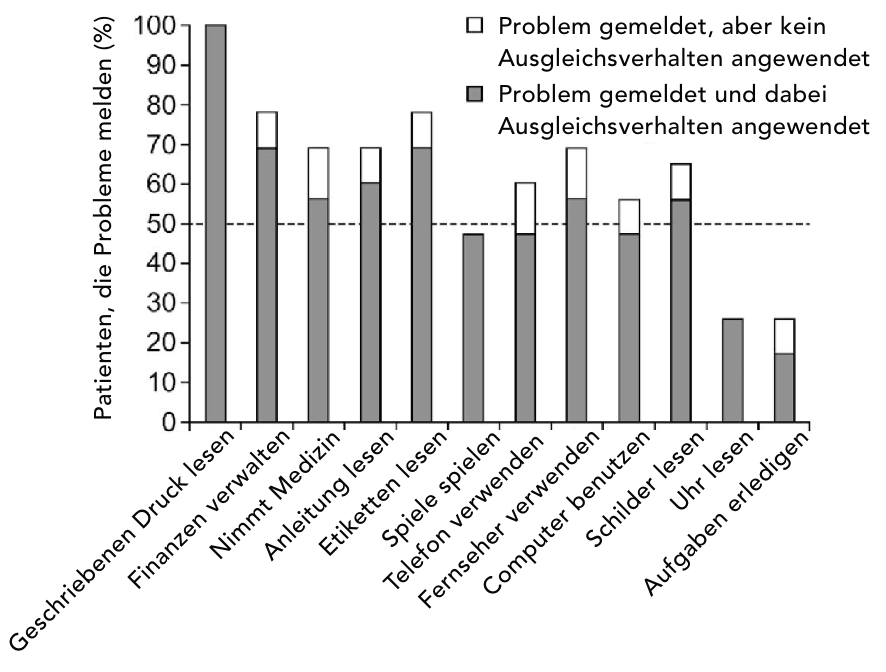
Probleme mit funktionellen Lese-Aktivitäten haben
Hilfreiche Ressourcen und Links
Referenzen:
- Have AMD? Save Your Sight with an Amsler Grid. Accessed Nov. 15, 2021.
- https://www.aao.org/eye-health/tips-prevention/facts-about-amsler-grid-daily-vision-test
- Apellis GA Dossier Section 8.3 2.
- Lakshminarayanan, V. Visual acuity. in Handbook of Visual Display Technology vol. 1 93–99 (Springer Berlin Heidelberg, 2012).
- Mitchell P, Liew G, Gopinath B, Wong TY. Age-related macular degeneration. The Lancet. 392(10153):1147-59.
- American Academy of Ophthalmology. What is the difference between direct and indirect ophthalmoscopy? https://www.aao.org/eye-health/ask-ophthalmologist-q/what-is-difference-between-direct-indirect-ophthal. Published September 12, 2016. Accessed August 12, 2020.
- American Academy of Ophthalmology. What is a Slit Lamp? https://www.aao.org/eye-health/treatments/what-is-slit-lamp Published April 23, 2018. Accessed August 12, 2020.
- Townsend WD. Scleral depression. Optom Clin. 1992; 2(3);127-44 (1992).
- Fleckenstein M, Mitchell P, Freund KB. The progression of geographic atrophy secondary to age-related macular degeneration. Ophthalmology. 2018;125:369-90.
- Garcia-Layana A, Ciuffo G, Zarranz-Ventura J, Alvarez-Vidal A. Optical coherence tomography in age-related macular degeneration. www.amdbook.org. https://amdbook.org/content/optical-coherence-tomography-age-related-macular-degeneration. Updated July 2017. Accessed August 12, 2020.]
- Boyer DS, Schmidt-Erfurth U, van Lookeren Campagne M, Henry EC, Brittain C. THE PATHOPHYSIOLOGY OF GEOGRAPHIC ATROPHY SECONDARY TO AGE-RELATED MACULAR DEGENERATION AND THE COMPLEMENT PATHWAY AS A THERAPEUTIC TARGET. Retina. 2017 May;37(5):819-835. doi: 10.1097/IAE.0000000000001392. PMID: 27902638; PMCID: PMC5424580.
- Flaxel CJ, Adelman RA, Bailey ST, et al. AMD preferred practice pattern®. Ophthalmology. 2019.
- Bennett TJ. Interpretation. Ophthalmic Photographers’ Society website. 2019. Accessed September 9, 2020. https://www.opsweb.org/page/FAinterpretation
- Holz FG, Sadda SR, Staurenghi G, et al. Imaging protocols in clinical studies in advanced AMD: recommendations from classification of atrophy consensus meetings. Ophthalmology. 2017;124(4):464-78.
- Holz FG, Bindewald-Wittich A, Fleckenstein M, et al. Progression of geographic atrophy and impact of fundus autofluorescence patterns in AMD. Am J Ophthalmol. 2007;143(3):463-72.
- Csaky, K. G. et al. Microperimetry for geographic atrophy secondary to AMD. Surv. Ophthalmol. 2019;64, 353-64. 2. Apellis doc. Modules Conent_Modules 6 Conent d3.
- Sadda SR, Chakravarthy U, Birch DG, Staurenghi G, Henry EC, Brittain C. Clinical endpoints for the study of geographic atrophy secondary to AMD. Retina. 2016;36(10):1806-22.
- Wu Z, Ayton LN, Luu CD, Guymer RH. Longitudinal changes in microperimetry and low luminance visual acuity in AMD. JAMA Ophthalmol. 2015;133:442–48.
- Monés J, Rubin GS. Contrast sensitivity as an outcome measure in patients with subfoveal choroidal neovascularisation due to AMD. Eye (Lond). 2005;19(11):1142-50.
- Sunness JS, Rubin GS, Broman A, Applegate CA, Bressler NM, Hawkins BS. Low luminance visual dysfunction as a predictor of subsequent visual acuity loss from geographic atrophy in AMD. Ophthalmology. 2008 Sep;115(9):1480-8, 1488.e1-2.
- Kimel M, Leidy NK, Tschosik E, et al. Functional Reading Independence (FRI) Index: a new patient-reported outcome measure for patients with geographic atrophy. Invest Ophthalmol Vis Sci. 2016;57:6298-304.
EU-GA-2100012